 病因
病因
病因:
1.创伤 股部的刀刺伤或枪弹伤可造成血管壁破裂或完全离断,先在周围软组织中形成局限性、搏动性血肿,以后逐渐被增生的纤维组织所包围,血块液化、吸收后形成假性动脉瘤;股部钝挫伤、挤压伤等间接创伤可使动脉中膜受损、弹力纤维断裂,管壁局部薄弱,在压力作用下逐渐扩张形成动脉瘤,外伤性股动脉瘤患者年龄较轻,在20~40岁之间,均为假性动脉瘤。
2.动脉粥样硬化 是欧美国家最为常见病因,患者年龄多在50岁以上,常伴有高血压、
冠心病或多发性动脉瘤。动脉粥样硬化的动脉壁内膜增厚,滋养血管受压发生管壁营养障碍、弹力纤维层断裂、钙化等使部分管壁退行性变、薄弱而膨出形成动脉瘤,一般为真性动脉瘤。
3.感染 可通过血流途径如
败血症、呼吸道感染、细菌性心内膜炎或血管周围局部化脓性感染的直接波及等内源性感染途径和开放性创伤、医源性感染等外源性途径使滋养血管或血管壁产生小脓肿,造成动脉中膜薄弱而成瘤,感染性动脉瘤容易破裂,近年来,创伤逐渐成为感染性股动脉瘤的主要原因。
4.医源性因素 随着介入治疗的广泛开展,动脉插管损伤形成假性股动脉瘤的报道逐渐增加,此外血管重建手术的增多,因吻合口局部血肿、感染或吻合技术不精等原因引起吻合口局部或全部的薄弱、断裂而逐渐形成吻合口假性动脉瘤亦有增多趋势。
5.其他原因 如动脉中膜退行性变性、先天性动脉中层缺陷(如Marfan综合征等)亦可引起的股动脉瘤,但较为少见。
 发病机制
发病机制
发病机制:股动脉瘤主要发生于股三角、股总动脉之上,由髂外动脉瘤向下累及股总动脉很罕见。单发于股浅和股深动脉瘤有时报道,但罕见。也有股动脉分支旋股外侧动脉瘤的报道。真性动脉瘤多为菱形,而损伤所致的假性动脉瘤,多呈球形。
根据动脉瘤侵及部位,Cutler等将股动脉瘤分为2型。瘤体局限在股总动脉上者称Ⅰ型,瘤体延及股深动脉开口者称Ⅱ型。2型的发病率约相等。
动脉粥样硬化性动脉瘤患者中,男性多见,年龄常在50岁以上,常伴有高血压和其他部位的动脉硬化性疾病存在,因此这种动脉瘤常非孤立存在,95%有第2个动脉瘤,92%有髂动脉瘤,59%为双侧。外伤性股动脉瘤患者年龄较轻,为20~40岁,多为假性动脉瘤。经股动脉穿刺插管诱发股动脉假性动脉瘤的概率约为l%。临床上常做的主-股动脉和股-腘动脉旁路移植术都需要以股动脉做流入流出道,吻合口一旦渗漏,即可在局部形成假性动脉瘤。这两种旁路手术引起股动脉吻合口动脉瘤的发生概率为1.5%~3%。且主-股动脉旁路较股-腘动脉旁路更易引起吻合口动脉瘤。股动脉瘤和腘动脉瘤都可因为动脉瘤内
血栓形成或脱落栓塞远端动脉可造成远端肢体的急性缺血
 临床表现
临床表现
临床表现:大腿内侧部进行性增大的搏动性肿物为本病最常见症状,一般无痛或有轻度胀痛或跳痛,感染性动脉瘤可有持续性疼痛。瘤体压迫股神经可有麻木、放射性疼痛;压迫股静脉可有下肢浅静脉曲张、踝关节肿胀,严重时关节活动受限。
血栓形成或远端栓塞时,肢体可有缺血症状,表现为下肢发凉、间歇性跛行或静息疼痛。感染性股动脉瘤患者可同时有全身感染表现:发热、躯体不适感、体重下降、血白细胞升高、血液培养出需氧或厌氧性细菌、血沉加快。
查体可在大腿内侧可扪及膨胀性、搏动性肿物,与心脏搏动一致;感染性动脉瘤可有压痛、皮温高和局部红斑;先兆破裂的感染性股动脉瘤可有皮肤坏死。扪诊时可有震颤,听诊可听到收缩期杂音。压迫动脉瘤近心端动脉时,瘤体可缩小,震颤、杂音及搏动音可减弱,如瘤体较小,且动脉瘤内有
血栓形成,则不易扪到搏动性肿块。瘤腔内大量
血栓形成阻塞血管或血栓脱落栓塞远端动脉时,可产生远端肢体缺血,表现为皮温降低、皮肤苍白、足背及胫后动脉搏动减弱或消失,趾端出现溃疡及坏死、压迫股静脉时,下肢可肿胀、下肢浅静脉曲张,严重时关节活动受限。
 其他辅助检查
其他辅助检查
其他辅助检查:
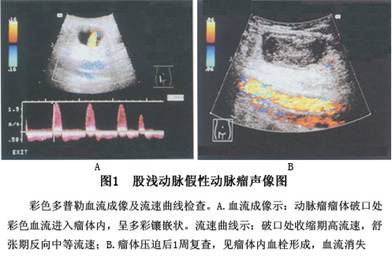
1.超声检查 双功能超声可清楚地显示动脉瘤的形态、结构、大小及腔内血栓情况,并能了解流速、流量等血流动力学信息(图1),并可用于与动脉硬化闭塞症等疾病的鉴别。此外,利用其无创性,可用于筛检是否合并其他部位的动脉瘤。
2.CT扫描 有助于诊断,能显示出动脉瘤大小、瘤壁有否钙化及附壁血栓的情况以及显示感染性动脉瘤周围的液体或气体,并可与非血管性肿瘤相鉴别。
3.MRI检查 无需造影剂便能显示动脉瘤的大小、范围、腔内血栓情况,清晰显示动脉壁的各层结构,鉴别真性、假性动脉瘤。
4.动脉造影 是确定诊断和制定手术方案的最重要手段,可精确了解动脉瘤及周围血管的情况,特别是流入道和流出道的通畅情况,对动脉瘤切除、血管重建术式的选择具有指导意义。此外,也有助于发现其他部位的动脉瘤。
 治疗
治疗
治疗:由于动脉瘤内血栓形成或脱落血栓远端栓塞可造成严重的缺血性并发症,可导致截肢甚至死亡。因此,主张积极手术治疗。无论瘤体大小,只要无手术禁忌证,均应手术治疗。
1.术前准备
(1)全面评价并调整心、肺、肝、肾等主要脏器功能。
(2)术前进行精细的动脉造影以了解瘤体大小、流入道和流出道的通畅情况和其他部位有否动脉瘤。
(3)对感染性动脉瘤,术前需合理应用抗生素控制感染后再行手术,非感染性动脉瘤术前可常规使用抗生素1~2天。
(4)术前会阴部及大腿备皮,进行严格的皮肤消毒准备。
2.手术方法
(1)术式选择:
①动脉瘤切除、血管重建术:适用于瘤体不大与周围结构粘连不重,切除后可行自体静脉或人工血管移植术。血管移植首选自体大隐静脉,人工血管常选用聚四氟乙烯(PTFE)血管。
②动脉瘤旷置、血管重建术:适于瘤体较大与周围粘连严重的患者,剖开瘤体去除血栓,于瘤腔内移植血管或行旁路转流术,并用瘤壁包裹移植血管。
③囊状动脉瘤切除、动脉缺损处补片修补。
④感染性动脉瘤切除,非解剖途径的血管重建术:如经闭孔途径的主-腘动脉旁路移植术等。
(2)手术步骤:全身麻醉下,患者仰卧位,大腿处于外旋位,作大腿内侧纵行切口,逐层切开显露股总动脉及动脉瘤,若为股总动脉瘤则需显露髂外动脉末端,以及股浅、股深动脉,如果瘤体位于股浅动脉,可能需要显露和游离腘动脉。当瘤体近、远端动脉阻断后,可游离瘤体,此时注意保护股静脉及股神经,如瘤体不大,则可切除动脉瘤,行大隐静脉或人工血管移植术;如瘤体与附近血管神经粘连严重不宜强行游离,在全身
肝素化后(
肝素100u/kg),切开瘤体,去除血栓,行瘤腔内血管重建术,并用瘤壁包裹覆盖吻合口及移植血管。如动脉瘤累及股总、股深及股浅动脉切除瘤体后可先行股总-股浅动脉血管移植术(自体静脉或人工血管间置),然后将股深动脉与移植血管作端侧吻合术;如果动脉瘤位于股浅动脉,则需在切除瘤体后行股总-腘动脉血管移植或旁路转流术。术中应重视重建股深动脉的血运,在吻合远端前应检查股深动脉有无通畅回血,如无回血或回血不畅则需行血栓内膜剥脱术或取栓术,一直向远端达第1或第2分支,尤其在股浅动脉狭窄或完全闭塞时,保证股深动脉血流通畅更为重要。
对于感染性股动脉瘤,可在清洁术野先进行非解剖途径的旁路转流手术,如经闭孔途径的主-腘动脉旁路转流术,然后切除感染区域的动脉瘤和彻底地清创处理,并取瘤壁等组织进行细菌培养和药敏试验以指导术后抗感染治疗,对于同时累及股浅、股深动脉的感染性动脉瘤,也可采用原位大隐静脉重建血运并用缝匠肌瓣覆盖,效果满意。
3.术后处理
(1)严密观察手术肢体的血运情况,如有皮肤苍白、足背动脉搏动减弱等缺血表现时,必要时需再次手术探查、取栓。
(2)术后常规应用抗凝、祛聚治疗以预防血栓形成。
(3)术后常规应用抗生素因预防感染,对感染性动脉瘤可根据瘤壁细菌培养及药敏试验结果选择敏感抗生素治疗,静脉给药2周后可改为口服抗生素,共需6周。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现
 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 治疗
治疗
 预后
预后
 预防
预防